ACCETTAZIONE PEDIATRICA: GUIDA ALL’USO (E NON ALL’ABUSO)
Care mamme, come Pediatra dei vostri bambini vi garantisco una seria e completa disponibilità nelle fasce orarie (e oltre…) di mia competenza (mi raccomando quindi di avere sempre ben chiari i miei orari di reperibilità e contattabilità, che trovate nella specifica sezione del mio sito). È quindi importante che durante la settimana lavorativa, salvo casi particolari di cui parleremo, facciate riferimento a me qualora il vostro bambino abbia bisogno e sarò poi io stesso a darvi le indicazioni corrette o a valutare se, come e quando sia necessario ed opportuno recarsi in Accettazione. Certo nelle ore notturne e nel week-end il punto di riferimento diventa l’Accettazione Pediatrica, ma questo non significa assolutamente che ogni minimo problema che insorge in questi momenti debba essere affrontato immediatamente portando il bambino in ospedale. È importante innanzitutto che abbiate ben chiaro che cosa sia l’Accettazione Pediatrica. L’Accettazione Pediatrica infatti non è un Pronto Soccorso ma un ambulatorio situato presso la Pediatria dell’Ospedale e aperto 24 ore su 24 e la sua funzione è complementare e non sostitutiva di quella svolta dal Pediatra di libera scelta. La sua gestione è assicurata da personale infermieristico dedicato e preparato a questo compito e da due medici in formazione, di cui almeno uno con esperienza di quattro anni di Pediatria, con la supervisione di un medico strutturato della Clinica Pediatrica o della Pediatria e Oncoematologia, che è però responsabile in contemporanea di tutti i pazienti ricoverati. L’ambulatorio di Accettazione Pediatrica pertanto dovrebbe essere riservato ai piccoli pazienti che hanno realmente necessità di una visita in ambiente ospedaliero e non dovrebbe essere intasato da bambini con problemi di minima gravità, che potrebbero essere tranquillamente gestiti con l’aiuto del proprio Pediatra. Vi propongo quindi una breve guida per comprendere al meglio la funzione di questo importantissimo servizio al fine di poterlo utilizzare nel migliore dei modi e nelle situazioni opportune. Quello che vorrei trasmettervi in queste paginette è un aiuto a comprendere quando è realmente necessario andare in ospedale e quando invece si può tranquillamente attendere di contattarmi il giorno seguente, se notte, o il lunedì, se weekend, almeno riguardo alle più comuni patologie del bambino.
Partendo pertanto da questi presupposti ho scelto (vedi tabella 1) una serie di patologie comuni allo scopo di indicare, come orientamento di massima, quando si può attendere di contattare il pediatra e quando è necessario recarsi in ospedale al più presto. Vorrei richiamare la vostra attenzione su questo ultimo concetto: è chiaro che si tratta di indicazioni di massima e non di regole assolute; è un aiuto per orientarvi quando io non posso essere reperibile per darvi indicazioni. Tuttavia voi conoscete il vostro bambino meglio di chiunque altro quindi qualora abbiate dubbi importanti nonostante queste mie indicazioni premuratevi di fare visitare vostro figlio da un medico.
Per leggere le tabelle si tenga a mente i colori di un semaforo. Verde, Giallo e Rosso indicano la gravità della situazione e come deve essere affrontata. ->

Tabella 1 – LEGENDA COLORI
Dove troverete i termini scritti in colore verde significa che la situazione è tranquilla e quindi potete attendere di contattarmi nei miei orari, in colore rosa abbiamo presentato le situazioni che richiederebbero una visita medica e quindi un accesso in Accettazione Pediatrica, in colore rosso sono indicate le urgenze in cui è necessaria una visita immediata ed eventualmente una chiamata al 118.
VERDE
Si può attendere il pediatra.ARANCIONE
Necessaria una visita medica c/o AccettazioneROSSO
Urgenza
1. LA FEBBRE
La febbre è una condizione frequente e rappresenta la risposta dell’organismo alle infezioni. È quindi un meccanismo di difesa del corpo dei nostri bambini, per cui se il bambino febbrile si presenta in buone condizioni generali, risponde bene agli stimoli ed è bene orientato nell’ambiente, vivace e se la febbre tende a diminuire (non necessariamente a passare!) dopo la somministrazione di antipiretici, non siamo di fronte ad un’urgenza e possiamo aspettare di contattare il nostro pediatra. In caso invece il piccolo abbia un’età inferiore all’anno o sia sonnolento, poco reattivo, poco in contatto con l’ambiente (indipendentemente dall’età) sarà necessaria una visita medica in tempi brevi.
POSSO ATTENDERE IL PEDIATRA
- Buone condizioni generali. Buona risposta agli stimoli, bimbo ben orientato nell’ambiente.
- Febbre anche molto alta ma con buona risposta agli antipiretici e con bimbo grandicello (età superiore a 1 anno) e in buone condizioni.
- Febbre insorta in corso di nota epidemia febbrile (es.influenza) con bimbo in buone condizioni generali.
DEVO ANDARE IN ACCETTAZIONE
- Bimbo sonnolento, soporoso.
- Età inferiore a 12 mesi.
- Convulsioni febbrili (se primo episodio o se l’episodio non si risolve).
- Febbre altissima e che non risponde agli antipiretici.
2. MAL DI GOLA/ GOLA ROSSA
In linea di massima non occorre effettuare una visita urgente c/o l’Accettazione Pediatrica per il mal di gola, nemmeno se associato a febbre, a meno che il bambino febbrile non mostri le caratteristiche sopra elencate. Sarà sufficiente somministrare in caso di necessità la dose corretta di paracetamolo e contattare il pediatra quando possibile.
POSSO ATTENDERE IL PEDIATRA
- Sempre tranne caso specifico spiegato.
DEVO ANDARE IN ACCETTAZIONE
- Solo se associato a febbre con bambino poco vivace, poco responsivo agli stimoli, non in buone condizioni generali.
3. MAL DI ORECCHIO
Il mal d’orecchio, anche se associato a febbre, sebbene estremamente fastidioso per i nostri bambini, non rappresenta di norma un buon motivo per recarsi d’urgenza in Accettazione Pediatrica, ma sarà sufficiente somministrare le dosi corrette di paracetamolo e attendere di contattare il pediatra.
Sarà invece necessario un controllo medico a breve qualora fosse presente fuoriuscita di secrezione dall’orecchio (NON cerume! Il cerume ha una consistenza gommosa mentre le secrezioni sono più fluide o addirittura liquide), qualora il bambino avesse subito un trauma al volto o alla testa, qualora il bambino si fosse introdotto qualche corpo estraneo nell’orecchio.
Anche l’associazione con gonfiore e cute rossa dietro l’orecchio, dolore alla digitopressione di tale zona con o senza protrusione in avanti del padiglione auricolare (un orecchio più a sventola dell’altro) meritano un controllo medico in tempi brevi.
Ovviamente anche nel caso in cui non sia presente una buona risposta ai farmaci con persistenza del dolore e del pianto il bambino dovrà essere condotto in Accettazione. Il mal d’orecchio inoltre andrebbe valutato subito nei neonati e nei lattanti ma spesso non è facile individuare la causa del loro pianto, per cui, come diremo in seguito, il pianto inconsolabile merita sempre un controllo medico in tempi brevi.
POSSO ATTENDERE IL PEDIATRA
- Sempre tranne casi specifici trattati.
DEVO ANDARE IN ACCETTAZIONE
- Presenza di secrezione dall’orecchio (di qualsiasi tipo e colore).
- Recente trauma facciale o cranico.
- Introduzione di corpo estraneo nell’orecchio.
- Lattante (pianto inconsolabile).
- Scarsa risposta agli antiinfiammatori-antidolorifici.
- Cute rossa e gonfiore dietro l’orecchio, dolorabilità alla digitopressione della zona dietro l’orecchio
4. LA TOSSE
Anche la tosse difficilmente rappresenta un’urgenza tale da richiedere una visita immediata c/o l’Accettazione Pediatrica e quasi sempre potrà essere trattata a casa, seguendo le semplici indicazioni che ritroverete nel capitolo specifico del nostro sito.
La tosse può richiedere una visita urgente se associata a febbre elevata o a respiro di tipo asmatico (fischietto) o a difficoltà respiratoria. A questo proposito vi propongo un semplice criterio di valutazione del respiro di vostro figlio: la frequenza respiratoria, che indicheremo con la sigla FR. La FR consiste nel numero degli atti respiratori (inspirazione + espirazione) che il vostro bambino effettua in un minuto. Sarete voi a contare il numero di tali atti respiratori mentre il piccolo dorme e tale numero potrà dare importantissime indicazioni sia a voi che al vostro pediatra sul respiro del bambino. Valori che si discostano in maniera importante (la variabilità fa parte della normalità, non allarmatevi se il valore normale è fra 20 e 30 ed il bambino presenta una FR di 32! Sarà utile ricontrollarla dopo un po’) da quelli di riferimento che troverete nella tabella indicano una certa difficoltà respiratoria e rappresentano pertanto un buon motivo per fare visitare il bambino il prima possibile. Ricordate che all’interno del range dei valori di riferimento è importante capire che esiste una differenza tra i limiti inferiori e superiori: un bambino che respira con una FR di 30 non si può equiparare ad un bambino che respira ad una FR di 40: ovvero, se un bambino respira con una FR di 30 avrà un respiro pressoché normale, mentre un bambino che respira con una FR di 39-40 avrà un valore di FR modicamente elevato.
| FREQUENZA RESPIRATORIA (n° atti respiratori “inspirazione + espirazione” / minuto) | DIFFICOLTÀ’ RESPIRATORIA |
|---|---|
| 20 – 30/35 | Nessuna. E’ il valore normale. |
| 30/35 – 40/45 | + → ++ E’ un valore modicamente elevato. |
| 40/45 – 50/55 | ++ → +++ E’ un valore elevato |
| Superiore a 50/55 | +++ → ++++ E’ un valore molto elevato |
Anche una tosse insistente e continuativa in un lattante, merita una visita in tempi brevi. C’è un altro tipo di tosse che colpisce i bambini nei primi anni di vita e che merita un controllo medico nel più breve tempo possibile: il laringospasmo. Si tratta di una tosse particolare che compare tipicamente durante la notte e si manifesta come un accesso di tosse abbaiante, con un timbro metallico che ricorda il verso di una foca, associata ad agitazione e respiro rumoroso, stridente soprattutto nel corso dell’inspirazione e voce roca; la febbre può essere presente o meno. Spesso il bambino è già stato valutato dal Pediatra per raffreddore, tosse o febbre anche il giorno stesso, ma la comparsa notturna del laringospasmo indica che si è verificata una modificazione nel quadro clinico e pertanto merita un controllo medico a breve al fine di valutare il respiro e impostare la corretta terapia laddove necessario. Siccome il laringospasmo è una patologia ripetitiva, il primo episodio è differente dai successivi, per cui, mentre la prima volta è opportuno fare visitare a breve il bambino, le volte seguenti, se il bimbo non presenta fame d’aria o difficoltà respiratoria ed appare in buone condizioni generali, si potranno in prima istanza mettere in atto i provvedimenti terapeutici indicativi dal vostro pediatra. Ovviamente in caso di fallimento di tali terapie sarà necessario fare valutare il bambino da un medico. Anche qualora riscontraste febbre elevata associata a respiro che evolve in senso peggiorativo sarà necessaria una valutazione medica nel più breve tempo possibile.
Così come nel più breve tempo possibile deve essere la visita invece per un bambino che, in pieno benessere, inizia a tossire improvvisamente e continuativamente mentre sta giocando o non è sotto il vostro diretto controllo, in quanto potrebbe avere inalato qualche oggetto di piccole o medie dimensioni quindi un corpo estraneo.
POSSO ATTENDERE IL PEDIATRA
- Sempre tranne casi specifici trattati.
- FR normale. Respiro normale, non affannato, non fischietto.
DEVO ANDARE IN ACCETTAZIONE
- Febbre elevata.
- Fischietto, difficoltà respiratoria, FR elevata.
- Lattante.
- Laringospasmo (se primo episodio o se sono presenti fame d’aria e/o difficoltà respiratoria).
URGENZA
- Accesso di tosse improvvisa da possibile inalazione.
5. TRAUMI E CADUTE
Un trauma cranico (vedi anche capitolo specifico) meriterebbe sempre un controllo medico nel più breve tempo possibile a meno che non si tratti di traumi di lieve entità in bambini grandi o di cadute dal basso (qualche centimetro, per esempio da una sedietta a terra o dal passeggino).
Ricordate che qualora il trauma fosse importante con perdita di coscienza del bambino sarà opportuno allertare immediatamente il 118 (non tutti i traumi cranici devono essere infatti condotti in Accettazione Pediatrica, ma nei casi più seri i colleghi del 118 condurranno il bambino in Pronto Soccorso).
Per i traumi non cranici invece sarà necessario fare valutare il bambino qualora nelle ore successive presentasse zoppia o rifiuto di camminare (se trauma agli arti inferiori o ai piedi), asimmetria nell’utilizzo delle mani o rifiuto di muovere un braccio (se trauma a livello degli arti superiori). In caso il dolore persistesse a distanza di qualche ora dal trauma una visita è opportuna.
POSSO ATTENDERE IL PEDIATRA
- Traumi di lieve entità in bambini grandi.
- Cadute anche di bambini piccoli ma da pochi centimetri.
- Traumi agli arti o alle estremità con ematoma ma senza limitazione funzionale.
DEVO ANDARE IN ACCETTAZIONE
TRAUMA ARTI- zoppia e/o rifiuto di camminare e/o asimmetria utilizzo mani o braccia e/o rifiuto di muovere un arto e/o dolore persistente.
URGENZA
TRAUMA CRANICO- se perdita di coscienza allertare immediatamente il 118.
6. VOMITO E DIARREA
La gastroenterite rappresenta un urgenza solo in caso di disidratazione, soprattutto qualora si trattasse di un lattante. Se il bambino è grandicello, beve adeguate quantità di liquidi, meglio se zuccherati (anche se non si alimenta), potete attendere di contattare il vostro pediatra.
Qualora il bimbo presentasse invece numerose scariche e/o episodi di vomito, rifiutandosi di bere o non riuscendo a trattenere i liquidi assunti, sarà necessario farlo visitare al più presto.
Allo stesso modo un bambino che appare disidratato (abbattuto, mogio, sonnolento, con gli occhietti infossati, che fa poca pipì…) andrà valutato nel più breve tempo possibile. Sarà importante, al fine di valutare correttamente lo stato di idratazione del bambino sotto l’anno di vita, sapere se vi è stata una perdita di peso e di che entità. Pertanto ricordate di pesare il bambino subito all’esordio dei sintomi in modo da avere un valore a cui fare riferimento nelle ore e nei giorni seguenti. Un bambino che presenti una perdita di peso superiore al 5% infatti merita una visita medica a breve. Facciamo un esempio pratico: il vostro bambino all’esordio del vomito e della diarrea pesa 10 kg. Lo pesate il giorno seguente e pesa 9,2-9,3 kg. La perdita di peso è stata del 7-8%, quindi sarà più prudente fare valutare il bambino da un medico. Al contrario se il giorno seguente il bambino pesasse 9,7-9,8 kg (perdita di peso del 2-3%) e si mantenesse in buone condizioni generali nonostante i sintomi potrete attendere di vedere l’evoluzione nelle ore successive.
Ricordate che soprattutto nei bambini in età prescolare la situazione dell’idratazione può cambiare velocemente quindi il mio consiglio è “meglio farlo visitare per un vomito o una scarica in meno che per uno o una di troppo”.
Un altro caso particolare che voglio segnalare riguarda un bambino piccolo solitamente di alcune settimane, che inizia a presentare vomiti a getto dopo tutti i pasti. In questo caso potremmo essere di fronte a un problema a livello di una valvolina dello stomaco che si chiama piloro; sarà pertanto necessaria una valutazione del problema sia in Accettazione sia da parte del vostro pediatra.
POSSO ATTENDERE IL PEDIATRA
- Bambino grandicello.
- Buone condizioni generali.
- Adeguata assunzione di liquidi.
- Normale produzione di pipì.
DEVO ANDARE IN ACCETTAZIONE
- Lattante.
- Rifiuto di bere.
- Impossibilità a trattenere i liquidi assunti. Segni di disidratazione.
- Scarsa produzione di pipì.
- Perdita di peso 5-7% in bambini piccoli (indicativamente nei primi 2-3 anni di vita).
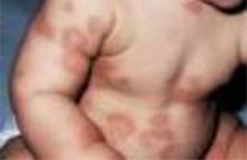
7. PUNTINI SULLA PELLE
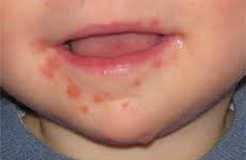
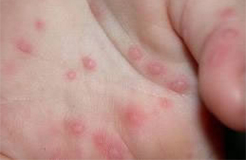
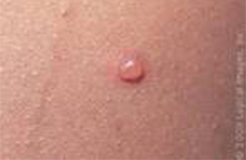
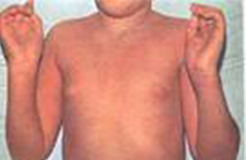
I puntini non rappresentano di solito un buon motivo per recarsi in Accettazione Pediatrica. Anche se associati a febbre solitamente rappresentano la manifestazione cutanea dell’infezione responsabile della febbre stessa. La maggior parte delle malattie infettive che si manifestano anche con puntini (scarlattina, varicella, rosolia, V malattia, VI malattia o esantema critico, mano-bocca-piedi…(vedi immagini).
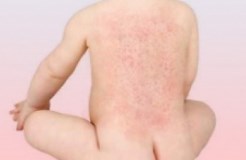
Sesta malattia
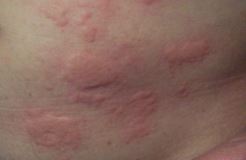
Orticaria
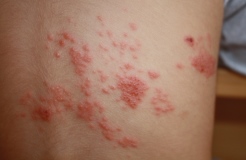
Herpes Zoster o fuoco di Sant’Antonio
Possono essere valutate senza urgenza dal vostro Pediatra che vi potrà dare le corrette indicazioni terapeutiche, laddove necessarie. Tuttavia se oltre alla malattia classica con febbre si manifestassero altri sintomi quali per esempio cefalea, alterazioni dell’equilibrio o del cammino, alterazioni della coscienza, bambino in condizioni generali non buone (sonnolento, apatico, poco reattivo agli stimoli o poco presente nell’ambiente…) sarà necessario farlo valutare nel più breve tempo possibile in Accettazione.
Inserisco un piccolo appunto sulla VI malattia, spesso responsabile di accessi impropri in Accettazione, facilmente evitabili solo spiegando di che cosa si tratta. La VI malattia è una malattia infettiva causata da un virus che porta febbre anche elevata per 3-4 giorni, trascorsi i quali si assiste ad una improvvisa risoluzione della febbre associata alla comparsa di numerosi puntini rossi soprattutto sul tronco lasciando liberi gli arti superiori e quelli inferiori. Questi puntini rappresentano un’evoluzione normale della malattia e si risolveranno spontaneamente in un paio di giorni.
C’è invece una condizione che richiede una visita immediata e che può esordire con la comparsa sulla cute di puntini rossi-violacei particolari detti petecchie (che si distinguono dai puntini “classici” in quanto tirando la pelle tra 2 dita non spariscono e non si schiariscono) associati a febbre elevata.
Spesso inoltre i pomfi vengono definiti erroneamente puntini. I pomfi sono simili a punture di zanzara o più grossi (per esempio come una moneta da 2 euro) e hanno la caratteristica di andare e venire in differenti zone del corpo; sono la manifestazione di un’orticaria, che se non si risolve o se è associata a difficoltà respiratoria o fischietto, nelle prime ore dall’esordio, richiede una visita medica immediata. Un primo episodio di orticaria estesa meriterebbe un controllo medico comunque (a meno che non si tratti di due pomfetti isolati ovviamente!).
POSSO ATTENDERE IL PEDIATRA
- Sempre tranne casi specifici trattati.
DEVO ANDARE IN ACCETTAZIONE
- Orticaria se associata a fischietto, difficoltà respiratoria o primo episodio esteso.
URGENZA
- Petecchie.
8. IL MAL DI PANCIA
Spesso i bambini lamentano mal di pancia ma non tutti i mal di pancia richiedono un controllo medico immediato. Se per esempio il bambino dice di avere mal di pancia ma continua a fare tutte le sue normali attività (gioca, cammina, salta) e non piange si può attendere di vedere quale sia l’evoluzione nelle ore successive.
Allo stesso modo un mal di pancia associato a diarrea si può spiegare con la diarrea stessa ed ha un caratteristico andamento crampiforme (in certi momenti è molto forte, dopo poco è passato poi ricomincia etc…).
Merita invece un controllo nel più breve tempo possibile un mal di pancia fisso, riferito da un bambino sofferente, che piange, che vuole stare fermo, che lamenta dolore qualora si cerchi di schiacciare la pancia, a maggior ragione qualora il dolore fosse riferito in un punto specifico (ma quest’ultima condizione non è indispensabile poiché il dolore potrebbe localizzarsi in un punto particolare dopo qualche ora).
Anche l’associazione con febbre o febbricola, vomito o dolore riferito ad un arto inferiore o all’inguine è un campanello d’allarme e merita un controllo rapido.
In un lattante il mal di pancia si manifesterà come pianto inconsolabile che, come diremo, merita sempre un controllo medico.
Vi sono altre due condizioni che necessitano di una visita immediata: l’invaginazione intestinale e l’ernia inguinale strozzata. Ovviamente nessuno vi chiede di fare diagnosi ma sarà importante che voi genitori sappiate individuare la presenza di un problema di rilievo.
L’invaginazione intestinale è una condizione molto rara e si verifica solitamente in lattanti di età inferiore ad un anno; i piccoli iniziano a presentare episodi di pianto inconsolabile ad ondate con aspetto estremamente sofferente alternati a benessere associati ad alterazioni dell’andare di corpo. Spesso si associano sonnolenza, pallore intenso e può comparire vomito, anche a getto, e feci con presenza di sangue dal caratteristico aspetto, detto a gelatina di ribes.
L’ernia inguinale strozzata si presenta come una tumefazione (zona più gonfia) localizzata sul monte di venere (sopra i testicoli nel maschio e sopra le grandi labbra nella femmina) associata ad aspetto sofferente, pianto, pallore e spesso vomito. L’ernia inguinale strozzata ed i suoi sintomi rappresentano una complicanza rara dell’ernia inguinale; l’ernia inguinale asintomatica di per sè invece non rappresenta un’urgenza, specie se quando la schiacciate tende a diminuire di volume o addirittura a scomparire.
POSSO ATTENDERE IL PEDIATRA
- Buone condizioni generali, normali attività.
- Dolore crampiforme con diarrea.
DEVO ANDARE IN ACCETTAZIONE
- Bambino sofferente, fermo, che piange.
- Febbre e/o vomito e/o dolore riferito a inguine o arto inferiore.
- Pianto inconsolabile in lattante.
- Sospetto di invaginazione intestinale o ernia inguinale strozzata.
9. IL PIANTO
Parliamo in questo caso di lattanti. Come potete leggere nel capitolo di puericultura del nostro sito, paragrafo “il pianto”, possiamo distinguere due tipi di pianto: un pianto consolabile ed un pianto inconsolabile. Questo ultimo merita sempre una visita nel più breve tempo possibile perchè vi sono cause differenti che possono spiegarlo e che possono essere individuate solo dal medico.
POSSO ATTENDERE IL PEDIATRA
- Pianto consolabile.
- Pianto da colica (sempre con le stesse caratteristiche: pomeridiano serale, associato ad addome teso e emissione di aria da cui trae beneficio).
DEVO ANDARE IN ACCETTAZIONE
- Pianto inconsolabile.
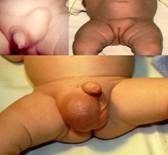
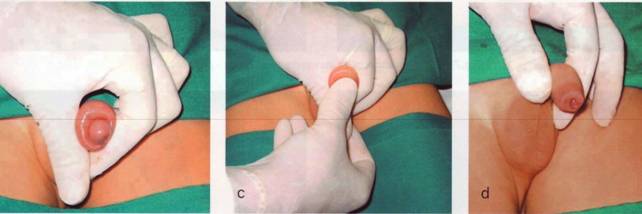
10. IL PENE O I TESTICOLO GONFI
Il testicolo gonfio o dolente va SEMPRE fatto visitare al più presto perchè potrebbe rappresentare un’urgenza.
Il pene gonfio nella sua parte terminale è quasi sempre dovuto alla presenza di un’infezione locale detta balanopostite che si tratta semplicemente con lavaggi con acqua borica e applicazione di pomate o unguenti antibiotici e non rappresenta pertanto un’urgenza.
Se invece mentre pulite il pene del bambino stirate il prepuzio (la pelle che lo riveste) verso il basso lungo l’asta e lo tirate sotto il glande potrebbe capitare che non riusciate più a riportarlo in sede creando una strozzatura. Questa condizione, detta parafimosi, richiede una visita nel più breve tempo possibile. Ricordate pertanto di rispettare la fimosi fisiologica dei vostri figli!!!
Dell’ernia inguinale strozzata abbiamo già parlato nel paragrafo mal di pancia.
POSSO ATTENDERE IL PEDIATRA
- Balanopostite.
DEVO ANDARE IN ACCETTAZIONE
- Testicolo gonfio, rosso o dolente.
- Parafimosi.
- Ernia inguinale strozzata.
11. IL BRUCIORE/DOLORE AD URINARE
Il bruciore e/o il dolore ad urinare sono sintomi che ci potranno essere riferiti solo dai bambini più grandicelli, e sono sintomi che, proprio per questo motivo, non richiedono quasi mai una visita urgente. Sarà tuttavia necessario fare valutare un bambino che lamenti un bruciore molto importante o sia molto infastidito dalla pollachiuria (pipì molto frequenti), magari associati a febbre e/o dolore ad un fianco o alla schiena, o che proprio ricordando il dolore/bruciore provati, si rifiuti di urinare per un numero eccessivo di ore. Della presenza di sangue nelle urine parleremo nel paragrafo dedicato.
POSSO ATTENDERE IL PEDIATRA
- Buone condizioni generali, non febbre.
- Sintomi gestibili.
DEVO ANDARE IN ACCETTAZIONE
- Bruciore e/o pollachiuria importanti.
- Febbre.
- Rifiuto di urinare.
12. IL MAL DI TESTA
Spesso i bambini, soprattutto in corso di un episodio febbrile, lamentano sensazione di mal di testa, nella maggior parte dei casi legato alla febbre stessa, alla presenza di raffreddore e secrezioni nella alte vie aeree. Pertanto un bambino che riferisca male alla testa ma che sia in buone condizioni generali, che svolga le sue consuete attività quotidiane, vigile e ben presente nell’ambiente non richiede una visita immediata. Nella maggior parte dei casi è sufficiente somministrare la corretta dose di paracetamolo (tachipirina, acetamol, efferalgan…) per risolvere il problema.
Sarà necessaria una visita nel più breve tempo possibile invece, nel caso in cui oltre a riferire mal di testa il bambino fosse anche sofferente, confuso, sonnolento, non ben orientato nel suo ambiente, senza febbre ma ancora di più in presenza di febbre, così come qualora il dolore non passasse dopo la somministrazione di antidolorifici.
Anche la presenza di vomito improvviso, a getto in corso di mal di testa richiede una visita nel più breve tempo possibile.
Anche un mal di testa dopo un trauma cranico, non solo subito dopo il trauma ma anche se sono trascorsi alcuni giorni, richiede una visita medica.
POSSO ATTENDERE IL PEDIATRA
- Non febbre, o febbre associata a buone condizioni generali e aderenza all’ambiente.
- Non vomito.
- Non traumi cranici recenti.
DEVO ANDARE IN ACCETTAZIONE
- Bambino sofferente, confuso, non ben orientato, sonnolento. Dolore che non passa.
- Vomito improvviso, a getto.
- Trauma cranico.
13. IL MAL DI COLLO
Il mal di collo è nella maggior parte dei casi dovuto ad un torcicollo legato ad un movimento sbagliato o ad una scorretta posizione assunta per esempio nel sonno. Questo tipo di dolore è caratteristicamente risvegliato dai movimenti laterali del collo. In questi casi una visita urgente non è necessaria ma bisognerà somministrare al piccolo la corretta dose di paracetamolo e magari cercare di rilassare la muscolatura del collo applicando calore (tipo borsa dell’acqua calda).
Se invece il dolore insorgesse dopo un trauma sarà necessario fare valutare il bambino in ambiente medico. Anche nel caso in cui il dolore al collo sia associato a febbre e aumentato dai movimenti di flessione ed estensione del collo (piegare la testa in avanti ed indietro toccando il torace con il mento) sarà opportuno fare visitare il bambino nel più breve tempo possibile.
POSSO ATTENDERE IL PEDIATRA
- Torcicollo.
DEVO ANDARE IN ACCETTAZIONE
- Trauma.
- Febbre + dolore alla flesso-estensione del capo.
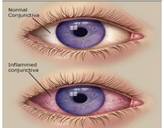
14. OCCHIO ROSSO
La congiuntivite nel bambino è un evento piuttosto frequente e nella maggior parte dei casi non è necessaria una visita urgente. La congiuntivite si caratterizza per la presenza di un occhietto rosso (o di entrambi) e con secrezione di solito densa giallastra o verdastra. Innanzitutto occorre tenere gli occhi ben puliti detergendoli con garzine sterili imbevute di soluzione fisiologica, poi sarà il pediatra, quando lo contatterete, ad indicarvi la necessità di eseguire una meno terapia locale.
La presenza di dolore locale, (o nel lattante di pianto inconsolabile) associato all’occhio rosso richiede invece una visita presso il Pronto Soccorso Oculistico (c/o il Punto Bianco: orari 9-12 e 16-20).
Una visita a breve in Accettazione invece è necessaria in caso di riscontro di tumefazione (gonfiore) delle palpebre o dell’orbita (la parte attorno all’occhio, sotto le sopracciglia, sopra lo zigomo) di un occhio.
POSSO ATTENDERE IL PEDIATRA
- Occhio rosso con secrezione e/o prurito, senza febbre, senza dolore, senza tumefazione orbitale/palpebrale.
DEVO ANDARE IN ACCETTAZIONE
- Febbre, tumefazione dell’orbita o della palpebra.
- Lattante con pianto inconsolabile.
- Se dolore all’occhio recarsi in PS oculistico.
15. SANGUE DAL NASO
Se il sanguinamento dal naso si risolve spontaneamente nell’arco di qualche minuto non c’è motivo di allarmarsi. Per tentare di arrestare la fuoriuscita di sangue dal naso ricordate di comprimere la PUNTA del naso con indice e pollice per 3-4 minuti e di tenere il bambino con il capo chino in avanti. In caso il sanguinamento non si arrestasse potrebbe essere utile tamponare il naso internamente con un cilindro di garza (non di cotone idrofilo) imbevuto o meno di un prodotto emostatico (tipo acido tranexamico, acquistabile in farmacia ma con la prescrizione medica). L’uso del prodotto coagulante non è strettamente necessario ma potrebbe essere sufficiente la compressione delle ali del naso.
Per controllare la presenza di eventuale scolo di sangue nel retrofaringe basterà fare aprire la bocca al vostro bambino e farlo lallare sulla lettera A, mantenendo la lingua nella sua sede.
Qualora il sanguinamento non si fosse arrestato dopo alcuni minuti una visita è opportuna, sia che il sanguinamento sia iniziato spontaneamente che dopo un trauma.
Parlate con il vostro Pediatra qualora si verificassero frequenti episodi di sanguinamento nasale.
POSSO ATTENDERE IL PEDIATRA
- Risoluzione spontanea ma episodi frequenti.
DEVO ANDARE IN ACCETTAZIONE
- Sanguinamento protratto.
16. SANGUE NELLA PIPÌ
La presenza di sangue nella pipì (ematuria) richiede sempre una visita medica poiché le cause sono diverse e in alcuni casi sarà necessario effettuare provvedimenti diagnostici e terapeutici.
Pertanto qualora riscontriate la presenza di sangue rosso vivo nella pipì, ma anche qualora la pipì abbia un colore tipo “lavatura di carne”, con o senza altri sintomi associati, fate visitare il bambino in tempi brevi.
Vi è una condizione assolutamente benigna e frequente che spesso però spaventa e trae in inganno i genitori: il deposito di urati sul pannolino.
Questi sali sono normalmente presenti nella pipì dei vostri bambini e può avvenire che, soprattutto quando la pipì è un pò più concentrata, reagiscano con delle sostanza presenti nel pannolino e si depositino assumendo una caratteristica colorazione arancione-rosata. In questo caso non occorre allarmarsi nè fare visitare il bambino. Tuttavia se avete dei dubbi e la vostra sensazione è che si tratti di macchie di sangue, fate valutare il bambino da un medico (ricordate di portare con voi il pannolino in modo che sia più semplice per chi vi visita comprendere il quadro clinico).
POSSO ATTENDERE IL PEDIATRA
- Deposito di urati sul pannolino.
DEVO ANDARE IN ACCETTAZIONE
- Sempre qualora riscontriate sangue rosso vivo nelle urine o urine “a lavatura di carne” o pannolino con depositi rossi o scuri.
17. SANGUE NELLE FECI
Il riscontro di sangue nelle feci può avere svariate cause e anche il sangue stesso può presentarsi in modi differenti sia per aspetto (da rosso vivo e quasi nero) che per quantità (da alcune tracce a sanguinamenti importanti).
Chiaramente qualsiasi sanguinamento abbondante richiede una visita medica.
Il sangue nelle feci in corso di gastroenterite, soprattutto se associato a febbre, in un bambino che presenti numerose scariche, che sia abbattuto e assume pochi liquidi per bocca richiede una visita medica.
Vi è un caso in cui non vi trovate di fronte ad un urgenza e potete pertanto attendere il vostro pediatra: il riscontro di piccole striature di sangue rosso vivo nelle feci associata a dolore durante l’evacuazione e alla presenza di ragadi anali visibili, sempre a meno che il sanguinamento non sia abbondante.
Come detto sopra, non sempre il sangue nelle feci si manifesta come sangue rosso vivo ma può essere anche estremamente scuro, di un colore quasi nero. Questa colorazione indica che l’origine del sanguinamento è più alta nel tratto gastroenterico di vostro figlio e pertanto sarà necessaria una visita medica nel più breve tempo possibile.
Dell’invaginazione intestinale abbiamo già trattato nel paragrafo sul mal di pancia, qui ci preme ricordare che un bambino, soprattutto un lattante, che appare sofferente, che piange ad ondate, che presenta irregolarità nell’andare di corpo e/o sangue nelle feci frammisto a muco (a gelatina di ribes) necessita di una visita medica nel più breve tempo possibile.
Pertanto il messaggio che vogliamo trasmettere è che, ad eccezione del caso specifico delle ragadi anali, la presenza di sangue nelle feci richiede una visita medica.
POSSO ATTENDERE IL PEDIATRA
- Striature rosso vivo in presenza di ragadi anali.
DEVO ANDARE IN ACCETTAZIONE
- Presenza di sanguinamento abbondante.
- Tutti i casi tranne quello specifico trattato.
18. SANGUE NEL VOMITO
Il riscontro di sangue sia rosso vivo che più scuro (anche quasi nero) nel vomito è un’evenienza che spaventa molto i genitori, ma che può avere diverse cause, di gravità differente. In linea di massima, tuttavia, un bambino che presenta sangue nel vomito dovrebbe essere valutato in tempi brevi da un medico, al fine di individuare la causa reale del sanguinamento.
Ci sono 2 casi che, se episodici e con bambino in buone condizioni generali, possono consentire un’attenta attesa dell’evoluzione dei sintomi nelle ore successive.
Il primo caso è quello di un lattante allattato al seno che presenta saltuariamente minime striature di sangue nel vomito o nel rigurgito: sarà necessario valutare attentamente i capezzoli materni, poiché nella maggioranza dei casi il sangue proviene da ragadi (piccoli taglietti) presenti sui capezzoli stessi. Il piccolo ha quindi ingerito tale sangue insieme al latte durante la poppata. Tuttavia qualora il sangue fosse abbondante o gli episodi fossero numerosi o non siate certe della presenza delle ragadi fate valutare il bambino in tempi brevi. In caso invece abbiate individuato con certezza le ragadi, il bambino appaia in buone condizioni, si alimenti regolarmente e gli episodi siano sporadici, parlatene appena possibile con il vostro pediatra che vi darà le corrette indicazioni.
Il secondo caso è quello in cui la presenza di sangue nel vomito sia successiva ad un episodio di sanguinamento dal naso. È evidente infatti che durante un sanguinamento dal naso parte del sangue potrà essere ingerita e quindi emessa con il vomito, qualora questo comparisse. Tuttavia qualora la presenza di sangue nel vomito fosse abbondante e persistesse sarà necessario fare valutare il bambino da un medico.
POSSO ATTENDERE IL PEDIATRA
- Lattante allattato al seno che ha presentato un episodio di vomito o rigurgito con striature ematiche ma con presenza certa di ragadi materne.
- Sangue nel vomito dopo episodio di sanguinamento nasale.
DEVO ANDARE IN ACCETTAZIONE
- Incertezza sulla presenza delle ragadi materne, sangue abbondante, episodi ripetuti.
- Tutti i casi di sangue nel vomito tranne quelli specifici trattati.
19. SVENIMENTO/SINCOPE
In linea di massima un episodio di sincope, cioè di perdita di coscienza, più o meno protratta, richiede una valutazione medica al fine di comprendere meglio la causa.
Spesso tuttavia si tratta di episodi senza nessuna importanza clinica soprattutto qualora la perdita di coscienza si sia verificata in un ambiente affollato, caldo, ed il bambino sia stato a lungo in piedi. Questa evenienza prende il nome di sincope vasovagale ed è caratteristicamente preceduta da sensazione di nausea o mal di pancia e annebbiamento della vista. Si risolve spontaneamente in pochi secondi ed il bambino ricorda l’accaduto. Può essere utile, almeno al primo episodio, fare valutare il bambino da un medico per controllare i parametri vitali ed effettuare un elettrocardiogramma.
Differente è il caso in cui un bambino presenti una perdita di coscienza associata a scosse involontarie degli arti o del volto: in questo caso fate visitare il bambino nel più breve tempo possibile.
Un’ altra condizione frequente di perdita di coscienza di breve durata è quella che si verifica in corso dei cosiddetti spasmi affettivi: il bambino in seguito ad un evento per lui negativo (spavento, riprovero…) piange con grande intensità fino a rimanere in apnea per alcuni secondi, con possibile evoluzione in breve perdita di coscienza, senza scosse o movimenti anomali e con ripresa spontanea. Si tratta di una condizione benigna nei primi anni di vita che non richiede alcun provvedimento terapeutico. Al primo episodio tuttavia sarà necessario un contatto col medico che sarà esaustivo nel spiegarvi l’accaduto.
Numerose sono le altre cause potenzialmente responsabili di sincopi (ipoglicemia, aritmie…), pertanto qualora vostro figlio presenti una perdita di coscienza sarà necessario farlo visitare al più presto. Qualora la perdita di coscienza non si risolvesse in breve ricordate di chiamare il 118 in modo che i Medici di fronte al bambino potranno tempestivamente attuare i corretti provvedimenti terapeutici e valutare correttamente se trasportare il bambino in Accettazione o in Pronto Soccorso.
POSSO ATTENDERE IL PEDIATRA
- Sincope vaso-vagale (non primo episodio).
- Spasmi affettivi (noti e già discussi con il pediatra).
DEVO ANDARE IN ACCETTAZIONE
- Tutti i casi di sincope tranne quelli specifici trattati.
URGENZA
- Se perdita di coscienza protratta chiamare il 118.
20. ZOPPIA
Di fronte ad un bambino che inizia a presentare zoppia:
- cercare di comprenderne la causa;
- valutare la necessità o meno di effettuare una visita medica e con che tempistica.
Difficile per voi genitori capire quale sia la sede anatomica causa di zoppia (se piede-caviglia, se ginocchio, se anca, se ossa lunghe), ma anche questo può essere importante: vi potrete aiutare con alcune domande se il bambino fosse collaborante e sapesse esprimersi e/o palpando le varie sedi anatomiche con una certa decisione e vedere se risvegliate dolore in alcune sedi rispetto ad altre.
Sarà importante capire se il bambino ha subito un trauma, (anche il giorno prima, non necessariamente pochi minuti prima dell’inizio della zoppia), anche di lieve entità. In caso di trauma lieve pertanto sarà opportuno far valutare il bambino dal pediatra che deciderà poi quale strategia diagnostica e terapeutica adottare. In caso di trauma importante è bene rivolgersi all’accettazione pediatrica.
Un’altra causa frequente di zoppia in età infantile è la sinovite transitoria dell’anca (o raffreddore dell’anca): il bambino a distanza di qualche giorno da un episodio infettivo o anche improvvisamente senza nessun particolare preavviso inizia a zoppicare e/o a non voler più camminare, soprattutto al risveglio, senza presentare febbre o altri sintomi. In questo caso fate valutare il bambino dal pediatra che vi prescriverà riposo, anti infiammatori per bocca, eventualmente programmando un’ecografia dell’anca e/o esami del caso, rivalutando la situazione clinica di vostro figlio nei giorni successivi.
Se il bambino presenta zoppia associata a febbre elevata, condizioni generali non buone, vi sembra sofferente, è necessaria una valutazione medica in tempi brevi. Se il vostro pediatra è contattabile, fate valutare il bambino in prima istanza da lui che poi vi darà le indicazioni specifiche. Qualora invece sia un giorno festivo sarà opportuno rivolgersi all’accettazione pediatrica perché potrebbe essere necessario intraprendere una terapia adeguata in tempi brevi.
Fate valutare a breve anche il vostro bambino qualora presenti zoppia con dolore inguinale, soprattutto ma non necessariamente dal lato destro, in particolare se associata a febbre e/o vomito e/o tumefazioni inguinali. Anche in questo caso, se il vostro pediatra è contattabile, fate valutare il bambino subito da lui che poi vi darà le indicazioni specifiche. Qualora invece sia un giorno festivo sarà opportuno rivolgersi all’accettazione pediatrica perché potrebbe essere necessario intraprendere una terapia adeguata in tempi brevi.
Riferite sempre al pediatra se il bambino è stato nei mesi precedenti punto da zecche.
In caso di dolore agli arti con zoppia che si protrae da giorni rivolgetevi al vostro pediatra riferendo le caratteristiche del dolore (insorgenza: mattutina, notturna; miglioramento o peggioramento durante la giornata; associazione con determinate attività; riferita localizzazione del dolore (se il bimbo è in grado di esprimersi), la presenza di altri sintomi associati (tumefazione arrossamento e calore dell’articolazione, e/o stanchezza, pallore, febbricola o febbre, ematomi), di familiarità per patologie reumatologiche, di recenti traumi o infezioni.
POSSO ATTENDERE IL PEDIATRA
- Trauma di lieve entità.
- Zoppia senza febbre dopo qualche giorno da episodio infettivo.
- Zoppia o dolore che si protrae da alcuni giorni.
- Limitazione funzionale modesta.
DEVO ANDARE IN ACCETTAZIONE
- Zoppia o dolore a un arto associato a febbre elevata.
- Trauma importante con limitazione funzionale dell’arto dopo il trauma.
- zoppia con dolore inguinale, in particolare se associata a febbre e/o vomito e/o tumefazioni inguinali.